インスリン注射による糖尿病治療
インスリン注射が必要になるケース
糖尿病自体よりも恐ろしい合併症
急激に糖尿病が悪化すると、意識障害や昏睡などの症状が現れる「ケトアシドーシス」になってしまうこともあります。これは1型糖尿病でも2型糖尿病でも起こりえる現象であり、糖尿病が進行すると気をつけなくてはなりません。また、糖尿病の合併症としてよく知られているのが、「糖尿病腎症」「糖尿病神経障害」「糖尿病網膜症」の3つであり、いずれもすぐに命に関わるというわけではありませんが、QOLを大幅に低下させます。また、動脈硬化が進行してしまうと、「脳梗塞」や「心筋梗塞」といった命を脅かす可能性の高い疾患の発症リスクが高まります。糖尿病には、多くの合併症が出てくるリスクがあるため、合併症を予防するために正確な診断と適切な治療を受けることが重要です。
インスリンの「基礎分泌」と「追加分泌」を補うインスリン注射
インスリンは血糖値を正常に保つために必要なホルモンですが、その働きは大きく分けて2つあります。「基礎分泌」は、血糖値を正常に保つための働きをし、少量ずつですが常時分泌されています。もう1つは「追加分泌」で、食後に上がる血糖値を下げるためのものです。インスリン注射をする際にも、それぞれの働きが考慮されています。
インスリン製剤・インスリン強化療法について
1型糖尿病の場合
インスリンの注射は、元々のインスリンの働きに応じて、1日4~5回必要になります。「インスリン強化療法」と呼ばれるものです。
- 時効型または中間型インスリンを1日1~2回注射する
- 食事前に超即効型または即効型インスリンを1日3回注射する
2型糖尿病の場合
2型糖尿病の場合は、インスリンの分泌ができないわけではないため、患者様のライフスタイルや症状の進み具合によって注射を選びます。インスリン注射には、超速効型・速効型・中間型・持効型・混合型などがあるため、どの注射を何回しなければならないのかは、医師からご説明します。
インスリン注射の方法
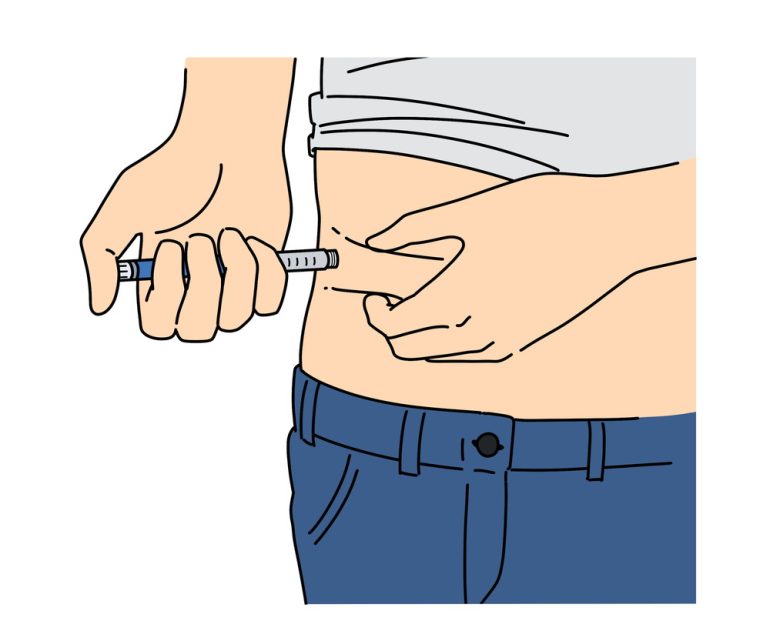
インスリン注射は、皮膚のすぐ下にある皮下組織に行うものであり、一般的には病院で医師が行うのではなく、患者様ご自身で行って頂きます。
注射する部位
お腹に注射することは吸収が良くて効率的ではありますが、他の部位でも構いません。臀部、太もも、上腕の外側に注射する場合もあります。
自己注射の流れ
- 専用の注射器があるため、針をつけて注入量を調整してください。
- 注射する部位を決めて、消毒します。
- インスリン製剤は皮下注射であって筋肉にするものではないため、皮膚をつまんで筋肉に入らないようにしましょう。
- 専用注射器をつまんだ皮膚に当てて、注射してください。
※インスリン療法が必要な場合は、患者様に丁寧にご説明いたしますのでご安心ください。
インスリン療法の誤解
インスリン療法は2型糖尿病の最終手段ではないです
インスリンの注射を打つことになると、それほど糖尿病が進行しているのかと驚かれる方もいます。しかし、インスリン注射が必要だから撮って、糖尿病がどうにもならないくらい進行しているということではありません。インスリン注射は、早めに導入することで危険な合併症を予防することもできます。まや、糖尿病の進行を抑制できる場合もあるため、内服薬で十分な効果が得られない場合はインスリン注射に切り替えることがあります。また、インスリンの補充が外からできれば、その分膵臓を休ませることができるため、膵臓の機能回復も期待できます。
その他、インスリン療法が行われるのは以下のようなケースです。
- 重度の感糖尿病を合併する妊婦
- 重度の肝障害、腎障害、感染症にかかっている
- 1型糖尿病
インスリン注射の「痛み」について
インスリン注射をする際には専用の注射器が用意されていて、一般的にはペン型のものを使用します。基本的に痛みをほとんど感じないように、注射針は短く且つ細くなっています。痛みを感じるかどうかは個人によるところが大きいですが、あまり痛くないという人が多いです。
インスリン注射を生涯継続するケースと、止められるケース
1型糖尿病の方であれば、基本的にインスリン注射を止めると命に関わるため、生涯継続しなければなりません。また、1型糖尿病でなくても、インスリンの分泌機能が失われて自力で分泌できない場合も、生涯継続する必要があります。しかし、2型糖尿病であれば、途中で注射を止められるケースがあります。例えば、治療がうまくいき、インスリンの分泌機能が回復した場合などです。
インスリン療法の副作用について
インスリン療法を進めていると、副作用として低血糖になるリスクがあります。ただし、低血糖の副作用が考えられるのは、他の糖尿病薬でも同じです。そのため、インスリンだけでなく糖尿病薬を使用する場合は、飲み合わせなどを考える必要があります。
低血糖の副作用が考えられる内服薬を使用する場合には、事前に医師が適切な指導を行います。そのため、何かあれば自己判断をするのではなく、必ず医師にご確認ください。
低血糖の症状
初期:動悸、震え、空腹感、冷や汗
中期:疲労感、めまい、倦怠感、脱力感、かすみ目
後期:痙攣、昏睡
低血糖になったときのために、常にブドウ糖を携帯しておくと安心できます。
症状が出た時には、ブドウ糖を10gもしくは砂糖を20g摂取すると症状が落ち着きます。低血糖は糖分が足りない状態なので、糖分を補給することが重要であり、糖分を含むジュース200〜350mlでも代わりになります。
低血糖になったら、インスリンの量や投与回数などを担当の医師に相談して調整すると良いでしょう。
発症してブドウ糖などで適切に対処できたとしても、その都度医師への相談が必要です。インスリンの量、投与回数を必要に応じて調整します。
糖尿病治療について
 インスリン療法は、痛かったり大変な治療法だったりといったイメージを持たれる患者様もおられますが、実際には糖尿病を改善するための治療です。
インスリン療法は、痛かったり大変な治療法だったりといったイメージを持たれる患者様もおられますが、実際には糖尿病を改善するための治療です。
治療に際して負担が全くないというわけではありませんが、日常生活に大きな支障が出ない程度に留めることが可能です。また、インスリン注射を適切に行うことで、合併症の予防効果も得られます。他にも、血糖のコントロールをうまくすることによって、膵臓のインスリン分泌機能の回復も期待できます。
糖尿病の事でお悩みならご相談ください!

- 糖尿病専門医による診療
- インスリン導入可能
- 管理栄養士による栄養指導・運動指導
- 10分で結果が出る採血検査
- WEBで診察予約するWEB予約
- お電話で診察予約する06-6353-3888
糖尿病の事でお悩みなら
ご相談ください!

- 糖尿病専門医による診療
- インスリン導入可能
- 管理栄養士による栄養指導・運動指導
- 10分で結果が出る採血検査





 1型糖尿病は、必ずインスリン注射が必要になります。なぜなら、インスリンの分泌ができなくなるのが特徴の糖尿病だからです。 一方で2型糖尿病は、インスリンの分泌や働きが低下する糖尿病であるため、必ずインスリン注射が必要というわけではありません。
1型糖尿病は、必ずインスリン注射が必要になります。なぜなら、インスリンの分泌ができなくなるのが特徴の糖尿病だからです。 一方で2型糖尿病は、インスリンの分泌や働きが低下する糖尿病であるため、必ずインスリン注射が必要というわけではありません。